제1형 당뇨병 청소년의 자기관리 영향요인: 정보-동기-행동기술 모델을 기반으로
Factors Affecting the Self-Management of Adolescents with Type 1 Diabetes Mellitus based on the Information-Motivation-Behavioral Skills Model
Article information
Trans Abstract
Purpose
The purpose of this study was to investigate associations between self-management and diabetes knowledge, diabetesrelated attitudes, family support, and self-efficacy in adolescents with type 1 diabetes mellitus based on the information-motivation- behavior skills model.
Methods
Data collection was conducted between March 18 and September 30, 2018. Patients (N=87) aged 12 to 19 years were recruited from the outpatient clinic of S children’s hospital and an online community for patient with type 1 diabetes mellitus. Data were analyzed using descriptive statistics, the independent t-test, one-way ANOVA, Pearsons correlation, and hierarchical multiple linear regression with SPSS IBM 23.0, with the two-tailed level of significance set at 0.05.
Results
The mean score of self-management in adolescents with type 1 diabetes mellitus was 61.23±10.00 out of 80. The regression analysis showed that self-efficacy and family support significantly explained 56.9% of the variance in self-management (F=21.38, p<.001). Self-efficacy (β=.504, p<.001) and family support (β=.188, p<.001) were significant predictors of self-management.
Conclusion
It is necessary to develop individual interventions to improve self-efficacy and family support for adolescents with type 1 diabetes mellitus to help them enhance their self-management.
서 론
1. 연구의 필요성
제1형 당뇨병은 전 연령에서 발생하는 만성질환으로 췌장의 베타세포 파괴로 인슐린 결핍이 주원인이며, 인슐린을 평생 투약해야 하고, 식이조절과 운동 등의 건강한 생활습관 유지 및 합병증 예방을 위한 특별한 활동이 요구된다[1]. 국내 제1형 당뇨병의 발생률은 서양에 비하여 낮은 편이나 소아 ․ 청소년의 연간 발생률은 꾸준히 증가하는 추세로, 1995년부터 2014년까지 매년 평균 5.6%씩 증가하였다[2]. 소아 ․ 청소년의 제1형 당뇨병 발생 증가 추세는 유전적 요인 외에 서구화된 생활양식, 아동기 비만, 면역체계의 변화 등 환경적 요인에서 기인하는 것으로 보인다[3]. 이러한 추세로 볼 때, 제1형 당뇨병으로 치료가 필요한 청소년의 수는 점점 늘어날 것으로 예측된다. 제1형 당뇨병을 진단 받으면, 인슐린 주사를 통한 약물치료뿐만 아니라 식이, 운동 등의 자기관리가 혈당조절과 합병증 예방이라는 치료목표 달성에 필수적이다[1]. 당뇨 합병증의 발생률은 혈당조절이 잘 이루어지지 않을수록, 당뇨병 유병기간이 길수록 증가하므로 평생동안 철저한 자기관리가 필요하다[4].
제1형 당뇨병 청소년은 성인기로의 전환을 앞둔 시기로 당뇨병 질환관리가 지속되기 위해서는 자기관리가 중요한 시기이다[5]. 청소년기 자기관리에 포함되는 내용은 인슐린 투약, 혈당모니터링, 규칙적인 식이요법 이행, 운동과 질병관리에 대한 의사결정 방법을 부모로부터 서서히 배워나가는 것이 포함된다[6]. 그러나 청소년기는 발달단계 특성상 다양한 변화와 위기의 적응이 일어나는 시기로 만성질환을 가진 청소년은 자아정체감과 독립심을 형성하는 데에 많은 어려움을 겪는다[7].
제1형 당뇨병 청소년의 자기관리에 관한 선행 연구를 살펴보면, 당뇨병 환자는 약물투여나 혈당 자가검사에 대해 많은 부담감을 안고 생활하며, 스스로 인슐린을 투약해야 하는 경우에 완전히 적응 할 때까지 심리적 고통을 겪고 이는 자기관리 불이행으로 나타난다고 하였다[8]. 또한 국내 선행 연구에서 제1형 당뇨병을 가진 아동은 특히 학교에서의 당뇨병 자기관리와 관련한 여러 가지 어려움을 겪고 있었는데, 이는 교사와 친구의 당뇨병 질환에 대한 인식 부족, 혈당검사와 인슐린 주사를 투약해야 하는 시간의 부족, 사생활과 안전이 보장되지 않는 주사 공간, 수업시간에 저혈당이 나타날 때 대처 방법의 어려움 등이 있었다[9]. 결국 정상 발달과업 성취에 더하여 질병관리와 이에 대한 전환의 요구가 가중되어 심리적 부적응을 겪게 될 수 있으며, 이러한 부적응이 성인기까지 지속될 수 있다. 따라서 제1형 당뇨병을 가진 청소년의 자기관리 증진은 청소년 시기에 가장 중요한 과업이라고 할 수 있고, 이를 위한 적극적 중재가 필요하다.
미국 당뇨 교육자 연합회(American Association of Diabetes Educators, AADE)에서는 당뇨병 자기관리 교육의 평가기준으로 정보-동기-행동기술(Information-Motivation-Behavior skills, IMB) 모델을 선정하여 권고하였다[10]. IMB 모델은 자기관리를 시작하고 지속하기 위한 요인을 정보, 동기, 행동기술로 개념화한 것으로 행위변화의 선행조건으로 행위변화에 필요한 정보(information), 행위변화를 유도하는 동기(motivation), 정보와 동기를 습득한 개인이 행위변화를 수행하는 데에 필요한 행위기술(behavioral skills)을 제시한 이론이다[11]. IMB 모델은 충분한 정보를 가지면행위변화를 하게 되는 동기화가 되고, 자기효능감과 같은 행위기술을 향상시키면 행위변화를 촉진하고 유지하게 되어 건강 향상을 기대할 수 있다고 제시한다. IMB 모델을 적용한 선행 연구에서는 에이즈 바이러스, 후천성면역결핍증 환자를 대상으로 지식향상, 동기 제공, 행위기술 증진을 중재로 하는 전략을 이용하였고, 최근에는 금연, 운동, 유방암 자가검진 등 건강증진을 위한 행위변화 중재에 광범위하게 적용되고 있다[12]. 또한 2010년부터는 제 2형 당뇨병 환자를 대상으로 당뇨병 자기관리 순응도에 영향을 주는 중재로 사용되었다[13]. 이와 같이 IMB 모델은 자기관리의 관련 요인을 개념화하고 중재전략으로 사용되지만 아직까지 제1형 당뇨병을 포함한 여러 만성질환군을 대상으로 적용한 연구는 부족한 실정이다[13].
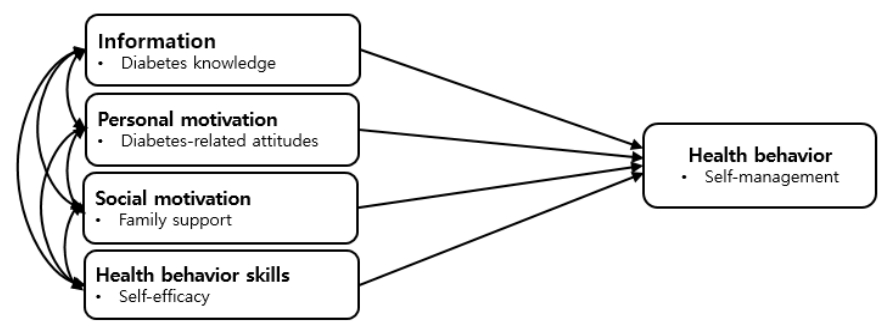
본 연구는 IMB 모델의 개념적 기틀을 바탕으로 정보(당뇨지식), 개인적 동기(당뇨병 관련 태도), 사회적 동기(가족지지), 행동기술(자기효능감)을 건강행위 지표를 위한 4가지 영향요인으로 설정하였다(Figure 1) [14]. 기존 IMB 모델에서는 정보와 동기가 행동기술에 영향을 주며, 정보, 동기, 행동기술이 자기관리에 영향을 주는 것으로 제시하였으나, 선행 연구[15]에서 자기관리 프로그램 개발을 위한 투입변수(input)에 정보, 동기와 행위기술을 설정하고 자기관리 행위를 산출변수(output), 변화된 건강지표를 성과변수(outcome)로 제시한 것을 기반으로 수정된 개념적 모델을 제시하였다. 따라서 본 연구를 통해 제1형 당뇨를 진단 받은 청소년이 당뇨병 자기관리를 잘 수행하기 위한 영향요인을 IMB 모델을 적용하여 파악함으로써 자기관리 중재 개발에 필요한 기초자료를 마련하고자 한다.
2. 연구 목적
본 연구의 목적은 제1형 당뇨병을 진단받은 청소년을 대상으로 당뇨병 자기관리 영향요인을 파악하여 향후 당뇨병 자기관리 중재 개발에 필요한 기초자료를 제공하기 위함이다. 구체적인 목적은 다음과 같다.
• 대상자의 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감과 당뇨병 자기관리 정도를 파악한다.
• 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감과 당뇨병 자기관리 간의 상관관계를 파악한다.
• 대상자의 당뇨병 자기관리 관련 요인을 분석한다.
연 구 방 법
1. 연구 설계
본 연구는 제1형 당뇨병을 진단받은 청소년을 대상으로 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감과 당뇨병 자기관리 간의 상관관계를 파악하고, 당뇨병 자기관리에 영향을 미치는 제 요인을 파악하기 위한 횡단적 서술적 조사연구이다.
2. 연구 대상
본 연구의 대상은 서울시에 소재하는 일개 대학교 부속병원에서 제1형 당뇨병을 진단받고 소아청소년과 외래 진료를 통해 추적관찰 중인 환자 또는 제1형 당뇨병 인터넷 환우회에 가입되어 있는 전국 제1형 당뇨병 환자 중 의사소통이 가능한 만 12~19세의 청소년을 대상으로 하였다. 정신과적 과거력이 있거나 약물치료를 받고 있는 대상과 제1형 당뇨병 외에 치료를 요하는 심각한 동반 질환이 있는 대상은 연구 대상자에서 제외하였다. 자료 수집에 참여한 대상자는 88명으로 응답이 불충분한 설문지 1부를 제외하여 설문지 87부를 분석에 사용하였다. 이는 G*Power 3.1.9.2 프로그램의 다중 선형회귀분석에서 유의수준 .05, 효과크기 .20, 예측요인 5개인 경우 89% 이상의 검정력을 가지게 된다. 연구에 참여한 대상자의 일반적 특성을 분석시 대상자 간에 연구 참여 방법(직접면담 대 온라인 설문)에 따른 유의한 차이가 없었다.
3. 연구 도구
1) 당뇨지식
당뇨병 관리를 수행하기 위한 당뇨지식을 측정하기 위하여 미시건 당뇨병 연구 교육센터(Michigan Diabetes Research Training Center, MDRTC)에서 개발하고[16], Kang 등[17]이 제1형 당뇨병 아동 및 청소년을 위한 연구에서 한국어로 번역한 도구를 승인받아 사용하였다. 이 도구는 인슐린 지식과 당뇨병에 관한 일반적 지식을 구별하여 측정할 수 있다. 도구는 당뇨병에 관한 일반적 지식을 측정하는 14문항, 인슐린 관련 지식을 측정하는 9문항으로 총 23문항으로 구성되어있고, 각 문항은 4지 선다형 설문으로 되어있어 맞으면 1점, 틀리면 0점으로 배점하였다. 또한 연구 대상자의 편의를 고려하여 추가한 ‘모름’ 문항은 오답에 포함하였다. 점수의 범위는 0점에서 23점이고, 점수가 높을수록 당뇨지식이 높음을 의미한다. 도구의 Cronbach’s α는 개발 당시 .70~.75였으며[16], 한국 아동을 대상으로 한 Kang 등[17]의 연구에서 Kuder-Richardson 20은 .86, 본 연구에서는 .68이었다.
2) 당뇨병 관련 태도
당뇨병 관련 태도는 MDRTC에서 당뇨병 환자를 위해 개발한 Diabetes Attitude Scale-Third version (DAS-3) [18]을 Choi [19]가 한국어로 번역한 도구를 개발자와 번역자에게 승인받은 후 사용하였다. 이 도구는 당뇨병 자기관리에 있어서 혈당조절에 대한 가치, 환자의 자율성의 2개 영역 총 9문항의 5점 Likert 척도로 ‘매우 그렇지 않다’ 1점에서 ‘매우 그렇다’ 5점까지이며, 점수가 높을수록 당뇨병 자기관리 행위수행을 촉진하는 태도를 가지고 있음을 의미한다. 개발 당시 Cronbach’s α값은 .63~.74 [18], 본 연구에서는 .79였다.
3) 가족지지
가족지지는 정서지지, 치료지지 2개 영역의 총 16문항으로 구성되어 있으며, Park [20]이 성인 당뇨병 환자를 대상으로 개발한 가족지지 사정 도구를 Kim [21]이 10~18세 아동 및 청소년을 대상으로 수정한 도구를 승인받은 후 사용하였다. 각 문항은 구체적으로 정기적인 혈당검사 및 인슐린 주사, 식이요법, 운동요법, 체중관리, 피부관리의 항목과 관련한 가족의 지지를 주관적으로 인지하는 정도를 5점 Likert 척도로 ‘전혀 안 해준다’ 1점에서 ‘항상 해준다’ 5점으로 측정하였으며, 점수가 높을수록 대상자가 지각하는 가족의 지지가 높다는 것을 의미한다. 개발 당시 한국 당뇨병 성인을 대상으로 타당도를 측정하였고, 신뢰도 Cronbach’s α는 .94였다[20]. 본 연구에서의 신뢰도는 .94였다.
4) 자기효능감
자기효능감은 미국 당뇨교육자 연합회(American Association of Diabetes Educators, AADE)에서 당뇨병 환자를 위해 개발하고[22], Choi [19]가 한국어로 번역한 당뇨병 자기관리 사정도구 The Diabetes Self-management Assessment Report Tool (D-SMART)의 기술자신감 문항을 승인받은 후 측정하였다. 기술자신감 문항은 당뇨병 위험요인 감소, 운동과 신체활동, 식이, 투약, 혈당모니터링, 문제상황 해결의 6개 영역, 총 20개 문항이다. ‘할 수 없을 것 같다.’ 1점에서 ‘확실히 할 수 있다.’ 4점의 4점 척도로 구성되어 있으며, 점수가 높을수록 당뇨병 자기관리 자기효능감이 높다는 것을 의미한다. 한국어로 번역한 도구의 검사-재검사 신뢰도는 .62였다[19]. 본 연구에서의 Cronbach’s α는 .94였다.
5) 당뇨병 자기관리
당뇨병 자기관리는 성인 당뇨병 환자의 자기관리 이행 행위를 측정하기 위해 Park [20]이 개발한 당뇨 환자 역할행위 도구를 청소년 및 초기 성인기 당뇨 환자에게 맞도록 Kim [21]이 수정한 도구를 승인받아 사용하였다. 당뇨병 자기관리는 혈당관리, 인슐린관리, 식이관리, 위생관리, 운동관리, 컨디션관리, 저혈당 대처, 고혈당 대처, 정기측정 9개 영역의 16문항, 5점 Likert 척도로 ‘전혀 하지 않는다.’ 1점에서 ‘아주 잘한다.’ 5점까지이며, 점수가 높을수록 자기관리가 잘 되는 것을 의미한다. 개발 당시 신뢰도 Cronbach’s α는 .86이었고[20], 본 연구에서는 .90이었다.
6) 대상자의 특성
제1형 당뇨병 청소년 환자의 일반적 특성과 질병 관련 특성을 파악하기 위해 일반적 특성 7문항, 질병 관련 특성 8문항으로 구성하였다. 대상자의 일반적 특성 중 인구사회학적 특성으로는 대상자의 성별, 연령, 체질량지수, 교육수준, 거주 지역, 경제수준, 동거가족 및 돌봄제공자를 포함하여 구성하였다. 질병 관련 특성으로는 제1형 당뇨병 유병기간, 최근 측정한 당화혈색소 수치, 사용중인 인슐린 종류, 혈당측정 횟수, 합병증으로 인한 입원 횟수(회/년), 급/만성 합병증 유무, 외래 방문 주기(회/년), 당뇨캠프 참여 경험 여부에 대한 질문을 포함하였다.
4. 자료 수집 방법
본 연구의 자료 수집은 연구자 소속기관 연구심의위원회의 승인(과제승인번호 4-2018-0024)을 받은 후 2018년 3월 18일부터 9월 30일까지 이루어졌으며, 오프라인과 온라인으로 대상자를 모집하여 이루어졌다.
먼저 오프라인 모집으로는 수도권 소재 일 상급종합병원의 소아내분비과 의료진의 협조를 통해 소개받은 제1형 당뇨 환자 중 연구 대상자 선정기준에 부합하는 자를 편의표집하였고, 연구자는 만 12~19세 이하의 연구 참여자의 동의를 얻기 위해서 법적 대리인인 보호자에게 연구의 목적 및 방법, 연구 참여에 대한 익명성 보장, 중도 포기 가능, 자발적 연구 참여의 동의와 거부, 발생 가능한 이익과 불이익 등의 내용으로 구성된 설명문을 제공하여 설명하고 동의를 구한 후, 연구 참여자에게 위의 내용에 대해 설명하고 다시 동의를 얻었다. 본 연구의 목적을 충분히 이해하고 자발적으로 동의한 연구 대상자에게 서면동의서에 서명을 받았으며, 설문지는 무기명으로 진행되어 개인 식별 정보를 포함하지 않았다. 설문이 완료되는 대로 설문지를 밀봉된 설문지함을 통해 회수하였다.
온라인 모집의 경우 제1형 당뇨병 환자 자조모임인 환우회 단체장 1인의 협조를 얻어 온라인 게시판에 연구 참여를 공지하여 본 연구에 관심이 있는 대상자가 자발적으로 참여하도록 하였다. 연구 참여 공지를 읽고 참여를 희망한 연구 대상자의 보호자에게 유선으로 연구에 대한 목적, 연구 참여의 자발성 및 비밀보장, 연구 참여에 대한 익명성 보장, 중도 포기 가능, 발생 가능한 이익과 불이익 등의 내용을 설명하고, 이메일과 메시지로 설명문을 전송하였다. 연구 대상자와 보호자가 동의하는 경우 온라인 설문 프로그램을 안내하였고, 설문 프로그램 접속 시 첫 화면에서 동의서를 제출한 후 설문 페이지로 이동할 수 있도록 설정하였다. 참여한 연구 대상자는 자가보고 형식의 구조화된 설문지를 작성하도록 하였고, 온라인 설문 프로그램인 네이버 폼과 구글 설문지를 활용하여 설문을 수집하였다. 또한 동일한 Internet Process address (IP)로는 재접속할 수 없도록 설정되어 연구 참여자가 중복하여 설문에 참여할 수 없었으며, 결측값이 있는 경우 다음 페이지로 넘어갈 수 없도록 설정하였다. 설문 작성과 관련하여 이해가 되지 않는 문항이나 연구 관련 질문이 있는 경우에는 언제든지 연구자의 휴대폰이나 이메일로 질문을 할 수 있도록 안내하였다. 자료 수집이 종료된 후에는 본 연구의 설문 URL 접속을 제한하였다. 자료 수집시 온라인에서는 설문이 완료되는 대로 온라인 설문 프로그램을 통해 자동 회수되었다. 설문 마지막 문항에 답례품을 제공하기 위해 수집된 휴대폰 번호는 5,000원 상당의 기프티콘을 전달한 후에 즉시 폐기하였다.
5. 자료 분석 방법
본 연구에서 수집된 자료는 SPSS/WIN IBM 23.0 프로그램을 이용하여 분석하였다. 대상자의 일반적 특성과 질병 관련 특성은 기술통계로 분석하였고, 대상자의 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감, 당뇨병 자기관리 정도는 평균과 표준편차로 분석하였다. 대상자의 일반적 특성에 따른 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감에 따른 당뇨병 자기관리의 차이는 independent t-test와 one-way ANOVA (Scheffé test), 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감, 당뇨병 자기관리 간에 상관성은 Pearson’s correlation, 당뇨병 자기관리에 영향을 미치는 요인은 hierarchical multiple linear regression으로 분석하였다.
연 구 결 과
1. 대상자의 일반적 ․ 질병 관련 특성
대상자의 일반적 특성으로는 성별은 여성이 많았으며(52.9%), 연령은 평균 15.20±2.29세였다. 교육수준은 중학교 이하 47명(54.0%), 고등학교 이상 40명(46.0%)이었으며, 대상자의 경제수준은 중이라고 응답한 경우가 가장 많았다(89.7%). 대상자의 질병 관련 특성으로는 대상자의 제1형 당뇨병 평균 유병기간은 평균 5.71±4.36년이었고, 대상자가 가장 최근에 측정한 당화혈색소(HbA1C)의 평균 수치는 8.01±2.12%이며, 국제 소아청소년 당뇨협회[23]에서 제시한 목표 수치인 7.5% 미만에 해당하는 대상자는 45명(62.5%)이었다. 대상자가 가장 많이 사용하는 인슐린 주사는 지속형과 초속형 주사의 조합이 가장 많았다(92.0%). 하루 평균 혈당 측정 횟수는 평균 6.30±3.48회였다. 당뇨병으로 입원을 경험한 대상자는 59명(67.8%)으로 연구 대상자 중 80명(91.9%)이 저혈당을 경험했다고 보고하였다. 평균 외래 방문주기는 3.16±1.14개월, 당뇨캠프에 참가한 경험이 있는 대상자는 43명(49.4%)이었다(Table 1).
2. 대상자의 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감, 당뇨병 자기관리 정도
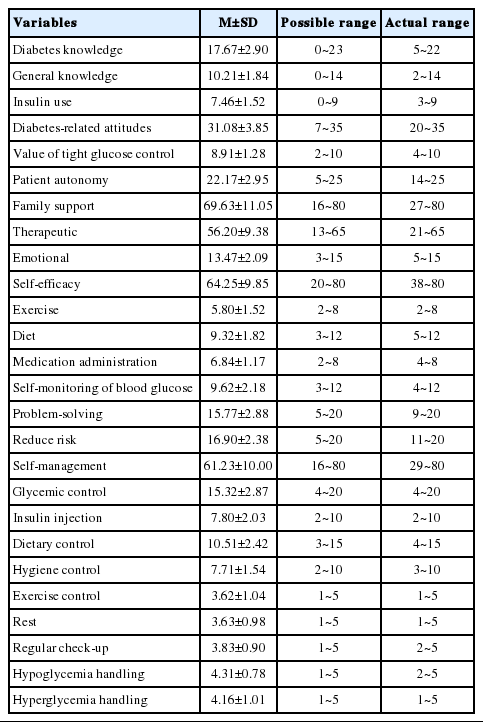
대상자의 당뇨지식은 23점 만점에 평균 17.67±2.90점이었다. 문항별 정답에서 ‘혈당관리에서의 운동의 효과’에 대한 정답률이 96.6%로 가장 높았다. 당뇨병 관련 태도는 35점 만점에 평균 31.08±3.85점으로, 하위요인별로 환자의 자율성 영역(평균평점 4.43±0.59점)이 가장 높은 점수를 나타냈다. 가족지지는 80점 만점에 평균 69.63±11.05점이었다. 하위요인별로 가족지지 중 감정적 지지 영역(평균평점 4.47±070점)은 치료적 지지 영역(평균평점 4.32±0.72점)보다 높은 점수를 나타냈다. 하위 문항 중 운동에 대한 가족지지(3.67±1.26점)가 가장 낮은 점수를 나타냈다. 자기효능감은 80점 만점에 평균 64.25±9.85점이었다. 하위요인별로 운동 영역이 가장 낮은 점수를 나타냈다(평균평점 2.84±0.59점). 당뇨병 자기관리는 61.23±10.00점이었으며, 가장 높은 점수를 나타낸 문항은 저혈당 대처 영역으로(평균평점 4.31±0.78점), 가장 낮은 점수를 나타낸 문항은 평균평점 3.22±1.23점으로 혈당관리 영역 중 혈당수치 기록 문항이었다(Table 2).
3. 대상자의 일반적 특성에 따른 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감, 당뇨병 자기관리 정도
대상자의 당뇨병 관련 태도는 경제수준이 ‘상’인 그룹보다 ‘중’인 그룹이(t=4.05, p=.021), 외래 방문 주기가 3개월 미만인 그룹이(t=2.14 p=.035) 유의하게 높은 점수를 보였다. 가족지지는 거주 지역이 중소도시 및 읍/면/군에 거주하고 있는 그룹이 통계적으로 유의하게 높았다(t=2.07, p=.041) (Table 3).
4. 대상자의 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감, 당뇨병 자기관리간의 상관관계
당뇨지식은 당뇨병 관련 태도와 유의한 상관관계를 보였으며(r=.22, p<.050), 당뇨병 관련 태도는 가족지지(r=.47, p<.001), 자기효능감(r=.48, p<.001), 당뇨병 자기관리(r=.50, p<.001)와 유의한 양의 상관관계를 보였다. 가족지지는 자기효능감(r=.54, p<.001), 당뇨병 자기관리(r=.55, p<.001)와 유의한 상관관계를 나타냈다. 자기효능감은 당뇨병 자기관리와 유의한 양의 상관관계를 보였다(r=.71, p<.001).
5. 대상자의 당뇨병 자기관리에 영향을 미치는 요인
제1형 당뇨병 청소년의 당뇨병 자기관리의 관련 요인을 분석하기 위해 본 연구의 주요변수인 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감을 독립변수로 포함하였으며, 대상자의 일반적 질병 관련 특성 중 통계적으로 유의한 차이를 나타낸 변수는 없었으나, 선행 연구[24]를 분석한 결과 자기관리의 주요한 관련 요인으로 확인된 연령을 회귀분석의 독립변수로 포함하였다. 회귀분석의 hierarchical multiple linear regression을 통해 시행한 결과 모형의 설명력은 56.9%였으며, 독립변수의 공차는 .609~.947, 분산팽창지수는 1.056~1.643으로 다중공선성의 문제는 없었으며, 통계적으로 유의하였다(F=21.38, p<.001). 당뇨병 자기관리에 영향을 주는 요인은 자기효능감(β=.50, p<.001)이 가장 영향력이 높은 것으로 나타났고, 다음으로 가족지지(β=.19, p=.045)로 나타났다. 모델 1의 연령, 당뇨지식, 당뇨병 관련 태도로 구성된 3개의 변수에 가족지지 변수를 추가하였을 때 얻을 수 있는 설명력은 10.5%로 나타났으며(△R2=.105), 모델 2의 연령, 당뇨지식, 당뇨병 관련 태도, 가족지지로 구성된 4개의 변수에 자기효능감을 추가하였을 때 설명력은 15.6%로 나타냈다(△R2=.156) (Table 4).
논 의
본 연구는 제1형 당뇨병을 가진 청소년의 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감의 정도를 알아보고, 자기관리의 영향요인을 탐색하기 위해 수행되었으며, 그 결과 당뇨병 자기관리에 가족지지와 자기효능감이 관련 요인으로 나타났다. 주요 연구결과를 중심으로 논의하고자 한다.
본 연구에서는 당뇨병을 포함한 만성질환 자기관리 연구에서 효과가 입증된 IMB 모델을 개념적 기틀로 선택하여 제1형 당뇨병 청소년의 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감이 자기관리에 영향을 미쳤는지를 파악하고 각 요인들의 관계를 확인하였다. 기존의 당뇨병을 포함함 만성질환을 가진 대상자의 자기관리 정도와 상태에 영향을 미치는 요인을 각 변수별로 조사한 연구와 다르게 본 연구에서는 IMB 모델을 적용하여 연구 결과를 도출하였으므로 추후 제1형 청소년의 자기관리 증진을 위한 중재 프로그램 개발시 개념적 기틀로써 IMB 모델을 활용하는 데에 기초자료가 될 것으로 사료된다.
본 연구에서 대상자의 가족지지는 자기관리와 유의한 순 상관관계가 있었으며, 가족지지는 자기관리의 주요 영향요인으로 나타났다. 이는 선행 연구[25]에서 가족지지가 당뇨 환아의 질병적응과 긍정적인 관련이 있다는 결과와 일치한다. 본 연구의 대상자인 청소년은 자신의 삶의 목표를 설정하고 자아개념을 확인해야 하는 발달과업을 이루어야 하는데, 우리나라 교육환경상 고등학교 시기에는 대학진학을 위한 학업 가중으로 인해 발달과업의 달성이 성인기로 미뤄지는 경향이 있다[26]. 더불어 자녀의 독립과 자율성을 일찍이 강조하는 서구의 가족문화와 다르게, 우리나라는 부모-자녀의 상호의존성을 중요하게 여기고 자녀에 대한 과보호가 익숙한 가족문화적 특성으로[27] 인해 가족지지가 자기관리의 긍정적 영향요인으로 나타난 것이라 생각된다. 그러나 선행 연구[28]에 의하면 부모가 대상자에게 지나친 개입을 하게 될 경우 스스로 혈당수치를 모니터링 하는 것을 꺼리게 되어 자율성을 저하시킬 수 있다고 하였다. 이에 성인기로 진입을 앞둔 청소년에 대한 가족지지는 성인기로의 이행을 위한 발달 단계 및 각 가족의 특성에 맞는 적절한 가족지지를 탐색하는 연구가 필요할 것으로 보인다.
자기효능감은 회귀분석 결과 자기관리에 가장 큰 영향을 미치는 요인으로 나타났다. 이 결과는 자기효능감이 중요한 당뇨병 자기관리 관련 요인임을 설명한 기존의 선행 연구[29]와 일치한다. 즉, 자기효능감이 높은 대상자는 자기관리 행위를 효율적으로 조절 가능하다고 이해할 수 있다. 따라서 제1형 당뇨병 청소년의 자기효능감을 향상시킨다면 자기관리를 높이는 데에 핵심적인 역할을 하므로 이를 위한 전략적 노력이 필요하다. 그러나 현재 당뇨 중재 프로그램의 대부분은 당뇨캠프를 위주로 한 단기 집단교육의 형태이고, 초기 진단시 지식과 술기 중심의 일회성 교육이다[17]. 본 연구에서 당뇨지식의 경우 당뇨병 자기관리에 영향요인으로 유의미한 결과를 나타내지 않았으며, 다른 변수와도 의미있는 상관관계를 보이지 않았다. 이는 대상자의 지식은 당뇨교육 및 집단교육을 통한 정보제공을 통해 증가될 수 있으나 지식이 대상자의 당뇨병 자기관리 이행을 증가시키는 데에는 상관성이 낮다고 한 선행 연구[30]에서 그 이유를 확인 할 수 있다. 또한 본 연구에서 49.4%의 대상자는 당뇨캠프 경험이 있었는데, 당뇨캠프 경험 유무에 따른 당뇨병 자기관리에 차이가 없었던 것은 짧은 기간의 당뇨캠프, 일회성의 당뇨교육은 대상자의 지식 및 자기효능감, 당뇨관리행위를 향상시키지 못했다고 한 선행 연구[17]와 맥락을 같이 한다. 따라서 당뇨캠프 참여가 중요하다기보다는 대상자의 개별적인 요구와 다양한 발달단계를 고려한 접근과 프로그램 개발이 필요할 것으로 사료되며, 현재 집단교육 위주의 당뇨병 중재 프로그램에서의 패러다임 변화가 필요할 것으로 보인다. 본 연구의 제한점과 이를 보완하기 위해 다음과 같이 제언하고자 한다. 첫째, 제1형 당뇨병 청소년 환자를 일개 대학병원의 소아내분비과 외래와 당뇨병 환우회 및 자조모임의 온라인 커뮤니티에서 편의추출 방법에 의해 대상자를 선정하였기 때문에 모든 제1형 당뇨병을 가진 청소년 대상자에게 일반화하는 것에는 주의해야 한다. 둘째, 대상자의 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감과 당뇨병 자기관리를 자가 보고식 설문지를 이용하여 측정하였으므로 실제와 차이가 있을 수 있다. 셋째, 청소년의 성장발달 단계상 다양한 측면을 고려할 수 있는 도구 개발이 필요하다. 넷째, 제1형 당뇨병 청소년의 특성에 맞는 당뇨병 자기관리 프로그램을 개발하기 위해서는 당뇨병 자기관리와 관련한 다양한 양적, 질적 연구가 필요하다.
결 론
본 연구는 제1형 당뇨병 청소년을 대상으로 당뇨지식, 당뇨병 관련 태도, 가족지지, 자기효능감이 자기관리에 미치는 영향을 규명함으로써 제1형 당뇨병 청소년의 자기관리를 증진시키는 중재 개발을 위한 기초자료를 제공하고자 시도되었다. 제1형 당뇨병 청소년의 자기관리에 영향을 미치는 요인으로는 가족지지와 자기효능감이 확인되었고, 그 중 자기효능감이 가장 큰 영향을 미치는 것으로 나타났다. 이상의 연구 결과를 바탕으로 발달단계적으로 부모로부터의 독립, 자아정체감의 형성, 성인기로의 준비의 시기인 전환기의 청소년에게 가족으로부터 받는 정서적, 치료적인 지지는 여전히 중요하지만, 스스로 당뇨병 자기관리를 잘 할 수 있다는 자기효능감이 높아질수록 당뇨병 자기관리가 높아진다는 것을 알 수 있다. 제1형 당뇨병은 만성질환으로 평생관리가 필요하므로, 제1형 당뇨병 관리의 핵심은 지속적으로 자신의 건강을 효과적으로 관리하고자 하는 자기관리를 잘 이행하는 것이라고 할 수 있다. 이와 같은 결과를 바탕으로 앞으로 제1형 당뇨병 청소년에게 적극적으로 자기효능감을 증진시키고 강화시키는 간호중재 전략 개발과 적용이 필요하다고 생각하며, 이를 통해 당뇨병 자기관리 향상을 도모할 수 있을 것으로 사료된다.
Notes
No existing or potential conflict of interest relevant to this article was reported.